Introduzione
La tularemia, o febbre dei conigli, è una malattia in grado di infettare animali e persone; conigli, lepri e roditori sono particolarmente suscettibili e spesso muoiono in gran numero durante le epidemie, mentre gli esseri umani possono contrarre l’infezione, sostenuta dal batterio Francisella tularensis, mediante
- Morsi di zecche e mosche dei cervi
- Contatto cutaneo con animali infetti
- Consumo di acqua contaminata
- Inalazione
- Esposizione in laboratorio
A seconda della modalità di contagio i sintomi sviluppati sono ampiamente variabili e, sebbene la malattia possa essere pericolosa per la vita, la maggior parte dei casi rispondono bene alle terapie antibiotiche.
Cause
Francisella tularensis è uno degli agenti più infettivi conosciuti (virulenza), tanto che in condizioni ideali è sufficiente il contatto con solo 10-25 organismi per poter causare un’infezione negli esseri umani.
Sono note diverse sottospecie di batteri, che variano per virulenza ed area geografica di diffusione; “in Italia, dal 1992 al 1998, sono stati segnalati al ministero della Sanità 61 casi di tularemia, per una morbosità media pari a 0,02 casi per 100.000 abitanti” (fonte ISS).
Si tratta quindi di una malattia pressoché assente nella nostra Penisola e la descrizione delle modalità di contagio fa riferimento soprattutto all’esperienza americana, dove invece è più comune; in Europa ne sono interessati soprattutto i Paesi del Nord (Svezia, Finlandia, Norvegia) ed in minor misura altri territori come Repubblica Ceca, Germania, Francia, Austria, … mentre è assente nelle grandi isole (Islanda, Irlanda, Regno Unito). I focolai naturali di tularemia sono infatti situati in tre grandi aree ecologiche:
- taiga della foresta boreale
- foreste temperate di latifoglie
- prati e arbusti temperati.
Ad esempio un habitat piuttosto tipico è l’ecosistema foresta-prato delle pianure alluvionali dell’Europa centrale, dove lepri, conigli selvatici e roditori sono i principali ospiti vertebrati e la zecca Dermacentor reticulatus è il principale vettore e serbatoio dell’infezione.
Il batterio è in grado di penetrare le difese dell’organismo attraverso la pelle, gli occhi, la bocca o i polmoni e i sintomi dell’infezione variano a seconda della via di ingresso; mentre non sono noti casi di trasmissione da persona a persona, il contagio può avvenire attraverso:
- Morsi di zecche, mosche dei cervo ed altri insetti ematofagi
- Gestione di animali infetti: I batteri F. tularensis possono essere trasmessi all’uomo attraverso la pelle durante la manipolazione di tessuti animali infetti, ad esempio durante la caccia, ma ci sono segnalazioni anche in relazione a gatti e criceti (ripeto, NON in Italia).
- Consumo di carne poco cotta di animali infetti.
- Consumo di acque contaminate da animali infetti.
- Inalazione di polvere aerosol contaminati da batteri F. tularensis, ad esempio durante le attività agricole o paesaggistiche condotte con l’utilizzo di macchinari che potrebbero inavvertitamente passare sopra carcasse infette.
Francisella tularensis può sopravvivere per settimane in ambienti freddi e umidi, inclusi acqua, terreno, fieno, paglia e carcasse di animali in decomposizione; in Europa l’ingestione di acqua contaminata di ruscelli, stagni, laghi e fiumi è la principale modalità di infezione, benché si verifichino casi anche da puntura di zecca e, in Svezia e Finlandia, anche da zanzare.
Fattori di rischio
Il rischio di infezione è aumentato nelle seguenti popolazioni per facilità di esposizione al batterio:
- Veterinari
- Tecnici di laboratorio (il batterio è studiato anche in termini di difese da eventuali attacchi batteriologici)
- Agricoltori ed allevatori
- Persone che maneggiano la carne
- Cacciatori
- Campeggiatori (in aree endemiche).
Tempo d’incubazione
Il periodo di incubazione varia da 1-21 giorni, ma normalmente è compreso tra 3 e 5.
Sintomi
Le modalità di presentazione dell’infezione variano a seconda del sito d’ingresso del batterio:
- Tularemia ulcero-ghiandolare, la più comune, che si presenta con ulcerazioni cutanee nel sito di inoculo ed un marcato ingrossamento dei linfonodi
- T. ghiandolare, esclusivamente con ingrossamento dei linfonodi nel distretto di ingresso
- T. tifoidea, una malattia febbrile senza segni o sintomi localizzati
- T. oculo-ghiandolare, congiuntivite ed ingrossamenti dei linfonodi attorno all’orecchio
- T. polmonare, tra le più gravi, che si presenta con polmonite o pleurite
- T. orofaringea, mal di gola, stomatite ed ingrossamento dei linfonodi cervicali (nel collo)
- T. gastrointestinale, vomito, disturbi addominali e diarrea
- T. setticemica, grave malattia sistemica caratterizzata da pressione bassa, sindrome da distress respiratorio acuto, coagulazione intravascolare disseminata e disfunzione multiorgano.
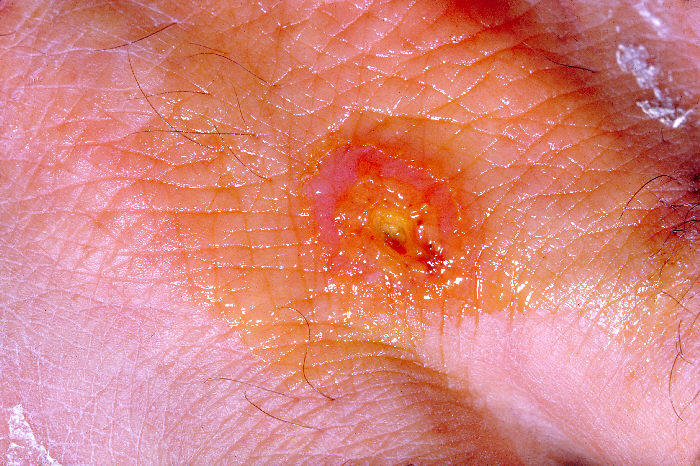
Public Domain, https://commons.wikimedia.org/w/index.php?curid=2555025
Da un punto di vista più generale è molto comune rilevare
- febbre,
- mal di testa
- e malessere.
In tutte le manifestazioni che presentino un ingrossamento dei linfonodi questi possono andare incontro a fluttuazioni man mano che la malattia progredisce, anche dopo la risoluzione dei sintomi sistemici.
Sebbene queste siano le sindromi cliniche più comunemente, l’infezione è stata anche associata a
- meningite (infezioni delle meningi, le membrane che circondano il cervello),
- osteomielite (infezione delle ossa)
- e altre sindromi infettive.
Complicazioni
In Europa Il tasso di mortalità è del 5-15% senza trattamento antibiotico e diminuisce al 2% con una terapia adeguata; negli USA si trovano sottospecie più aggressive, tanto che in assenza di adeguato e tempestivo trattamento la tularemia ha un tasso di mortalità compreso tra il 10-50%.
Tra le possibili complicazioni dei pazienti sopravvissuti si segnalano
- Ascesso polmonare
- Polmonite
- Sindrome da distress respiratorio acuto
- Rabdomiolisi
- Insufficienza renale
- Meningite
- Peritonite
- Cicatrici residue
- Lesioni permanenti a polmoni e reni
- Perdita di massa muscolare.
Le ricadute sono rare e legate soprattutto a casi di trattamento inadeguato, magari condotto in assenza di una corretta diagnosi (con approccio empirico).
I soggetti che hanno contratto la tularemia sono immuni alle recidive.
Diagnosi
La diagnosi di tularemia richiede un alto grado di sospetto clinico, ovvero un quadro dei sintomi particolarmente suggestivo unito al rilievo di condizioni con evidenti fattori di rischio, perché può essere difficile da confermare con test di laboratorio, che ad esempio inizialmente potrebbero essere ancora negativi per la ricerca di anticorpi.
F. tularensis può anche essere coltivato in sangue, liquido spinale, tessuto linfatico e tamponi di tessuto ulceroso per la diagnosi definitiva dell’infezione da tularemia, ma l’elevata infettività del batterio rende il processo altamente rischio per l’intera struttura sanitaria (i laboratori che trattano questi campioni richiedono mezzi specializzati e tempi di incubazione più lunghi).
Più in generale il paziente potrebbe presentare anche alterazioni poco specifiche come
- marker infiammatori aumentati (proteina C-reattiva, velocità di eritrosedimentazione)
- aumento dei globuli bianchi circolanti.
Cura
Alla luce della scarsa diffusione della malattia e della pericolosità dell’agente infettivo in letteratura non si trovano studi randomizzati e controllati per definire la gestione antibiotica ottimale per l’infezione da tularemia.
La maggior parte delle fonti raccomanda ad oggi il trattamento con gentamicina o streptomicina per via endovenosa (IV) da 7 a 14 giorni, a seconda della gravità della malattia, ma anche i fluorochinoloni come la ciprofloxacina possono essere presi in considerazione per il trattamento delle forme lievi.
In alcuni casi possono essere necessari anche l’incisione e il drenaggio dei linfonodi colpiti.
Fonti e bibliografia
Autore
Dr. Roberto Gindro
DivulgatoreLaurea in Farmacia con lode, PhD in Scienza delle sostanze bioattive.
Fondatore del sito, si occupa ad oggi della supervisione editoriale e scientifica.
